Doenças Inflamatórias Intestinais (DII) são doenças que cursam com inflamação intestinal crônica com períodos de crises e melhoras. Basicamente são duas principais, doença de Crohn e Retocolite Ulcerativa (RCU), podendo haver casos em que as manifestações se interpõem entre as duas. A incidência de ambas as doenças vem aumentando desde a Segunda Guerra mundial, especialmente no norte europeu e na América do Norte, onde foram encontradas as maiores taxas. Essas mudanças em um tempo tão curto evidenciam a importância da exposição ambiental como um dos principais fatores causais da doença.
O que são as Doenças Inflamatórias Intestinais?
São doenças autoimunes que afetam os tecidos intestinais, essencialmente. Devido a fatores ainda não muito bem entendidos, a imunidade da pessoa acaba por causar inflamação nesses tecidos, levando a uma gama de sintomas específicos.
Diferenças entre Doença de Crohn e Retocolite Ulcerativa
A doença de Crohn é uma doença que pode afetar todos os segmentos do trato gastrointestinal – da boca ao ânus. Pode afetar inclusive a região perianal em uma porcentagem dos pacientes, podendo causar fístula anal, fissuras ou úlceras.
A retocolite tipicamente inicia com inflamação no reto e vai se estendendo para áreas mais altas do intestino grosso, podendo em casos mais graves afetar todo o cólon, mas não costuma afetar intestino delgado ou ter acometimento perianal.
Qual a causa?
Não é completamente compreendida, mas estipula-se que seja uma combinação complexa entre fatores genéticos, ambientais, de microbiota intestinal e fatores imunológicos.
Quais os sintomas?
Podem ter diferentes formas e gravidades, variando entre as duas doenças.
Comum a ambas é o seguinte quadro: mudança na frequência evacuatória (aumentada ou diminuída), dor abdominal em cólica, presença de sangue, muco ou pus nas fezes, sensação de evacuação incompleta, urgência e incontinência fecal, intolerância a alimentos, perda de apetite e perda de peso.
Os sintomas podem ser sutis ou graves logo no início do quadro.
Também podem surgir alterações de pele, oculares, hepáticas e em outros sistemas.
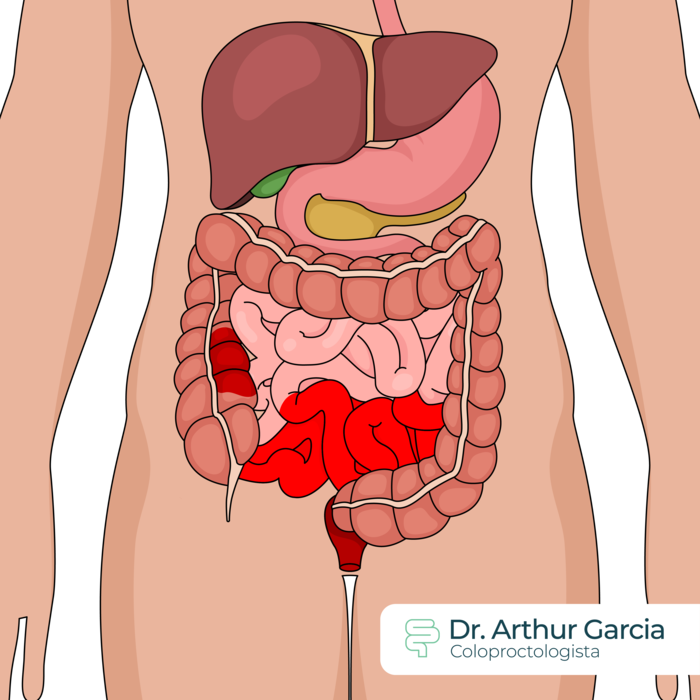
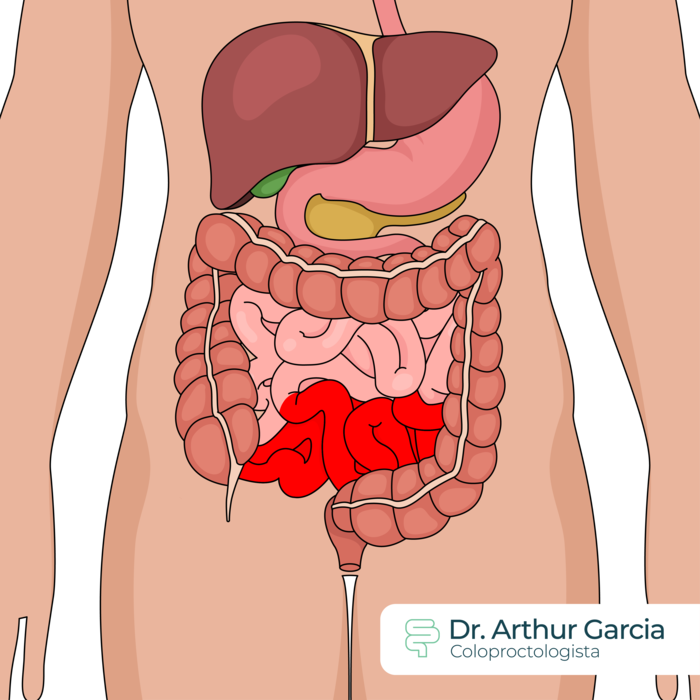
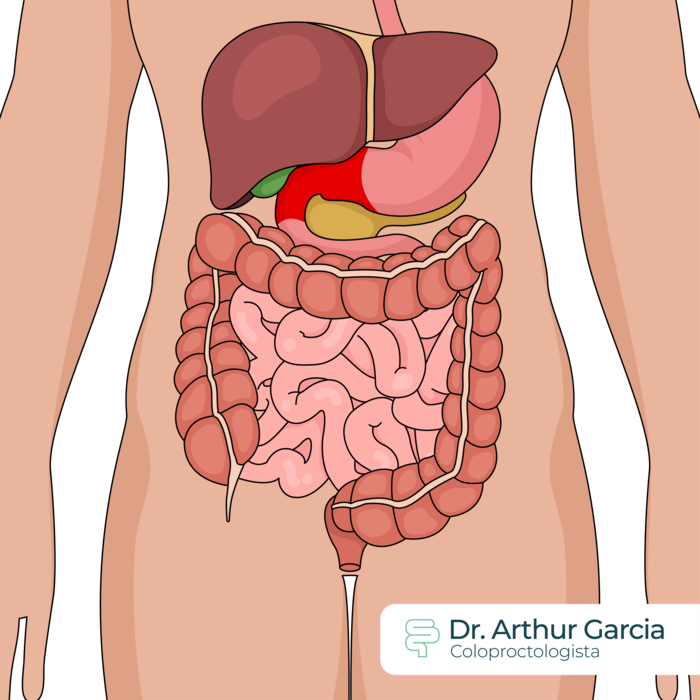
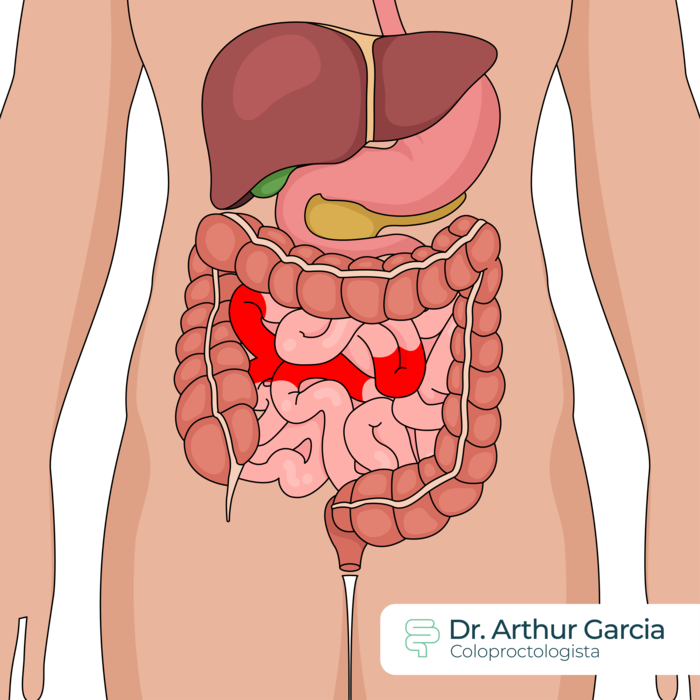
Como se faz o diagnóstico?
O diagnóstico dessas doenças é complexo, não havendo um exame 100% específico que confirme a suspeita, mas são levados em conta todos os achados desde sintomas, exame físico e exames complementares, principalmente a colonoscopia.
A colonoscopia é o exame endoscópico do cólon e do reto, por onde pode-se visualizar a mucosa intestinal. Nos pacientes com inflamação ativa, podem ser vistas desde áreas avermelhadas da mucosa a úlceras profundas com alterações importantes das alças intestinais. Biópsias podem ser realizadas para auxiliar no diagnóstico, mas em poucos casos costumam confirmar a doença com acurácia.
Ainda são úteis exames de sangue para confirmar o estado de inflamação do organismo, achados comuns na doença como anemia e deficiências de ferro e vitaminas, alterações hepáticas, ou mesmo avaliar o estado de imunidade contra doenças infecciosas antes de iniciar tratamentos imunobiológicos.
A calprotectina fecal é um exame realizado através da coleta de fezes, onde se pode avaliar o grau de inflamação intestinal sem necessitar fazer nova colonoscopia, quando bem indicado.
Para avaliar alças de intestino mais altas, como do intestino delgado, podem ser realizados exames como enterotomografia ou enterorressonância, além da cápsula endoscópica em alguns casos. A endoscopia digestiva alta também avalia esôfago, estômago e duodeno.
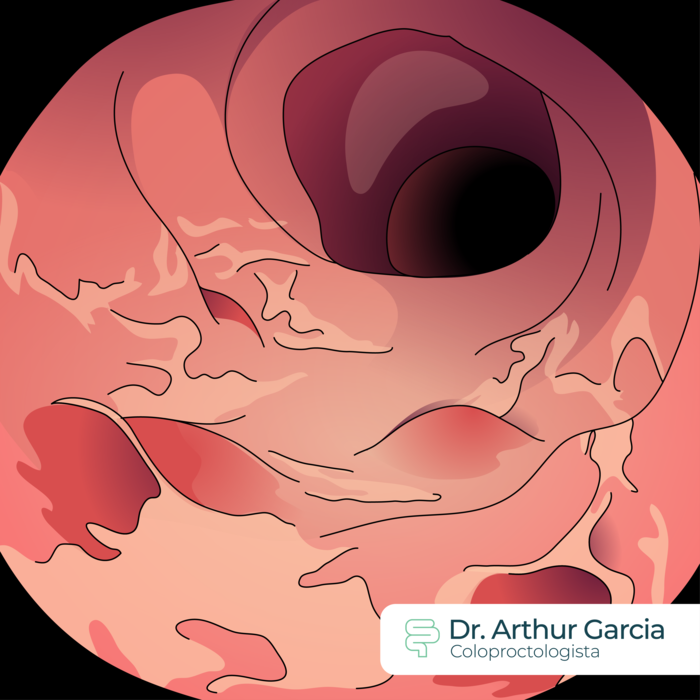
Como tratar as Doenças Inflamatórias Intestinais?
Doença de Crohn:
É uma doença altamente complexa e com variações nas suas apresentações.
Inicialmente, em casos leves, pode-se tentar utilizar a budesonida de liberação prolongada, um corticóide que tem ação principal no cólon e menos efeitos sistêmicos. Já os corticoides orais, como a prednisona, podem ser utilizados principalmente como ponte para o início do tratamento imunobiológico. São medicações que têm muitos efeitos colaterais, principalmente quando utilizados em doses altas e por longos períodos, apesar de terem uma boa resposta da doença inicialmente.
Depois temos a Azatioprina, medicação da classe dos imunomoduladores. Ela tem um tempo de início da ação mais longo, podendo levar até 12 semanas, por isso não é útil no início do tratamento, mas sim para a manutenção da resposta.
E finalmente temos os imunobiológicos – medicações que mudaram o curso da doença nesses pacientes. São medicações que, como as outras citadas, inibem a imunidade de atacar as células da mucosa intestinal, permitindo sua cicatrização e melhora do quadro. Entre elas vale citarmos as principais: Infliximab, Vedolizumab, Adalimumab e Ustequinumabe. Vão ter meios de ação, respostas e efeitos colaterais diferentes, mas todas podem ser utilizadas no tratamento da doença de Crohn.
Cirurgia na Doença de Crohn:
Apesar do avanço nos tratamentos medicamentosos, a cirurgia ainda mantém um papel importante no tratamento dessa doença, estimando-se que aproximadamente 80% dos pacientes necessitarão de cirurgia durante a sua vida.
Pacientes com doença de início em idade mais jovem, com doença grave, tabagistas ou com doença predominantemente de intestino delgado tendem a necessitar mais de cirurgia.
Como na Doença de Crohn a cirurgia não cura a doença, que pode se manifestar em outros pontos do trato gastrointestinal mesmo após ressecar o segmento doente, opta-se sempre pela cirurgia com menos ressecção possível. Desta maneira, atualmente tem se optado por cirurgia nos seguintes casos: obstrução intestinal, perfuração, hemorragias digestivas, abscessos, fístulas, câncer e displasia, colite tóxica. Entra também como opção nos casos de doença de íleo terminal isolado, principalmente com atividade de doença mais grave.
Nessas cirurgias abdominais, sempre que possível, é optado por cirurgia minimamente invasiva, como a videolaparoscopia e a cirurgia robótica. Essas técnicas tem a vantagem de realizar menores incisões para a passagem dos instrumentos, tendo menos dor no pós-operatório, recuperação mais rápida, alta precoce, retorno mais cedo às atividades e menores índices de complicações de ferida operatória, como infecção ou hérnias.
Ainda na doença de Crohn, por vezes é necessária cirurgia para doença perianal, principalmente para abscessos ou fístulas. No caso dos abscessos é indicada a realização de drenagem para melhora da infecção. Já nas fístulas anais pode ser indicada a passagem de um sedenho de drenagem – um material de silicone macio ou látex por dentro do trajeto da fístula, que permite que a secreção extravase e evite a formação de novos abscessos.
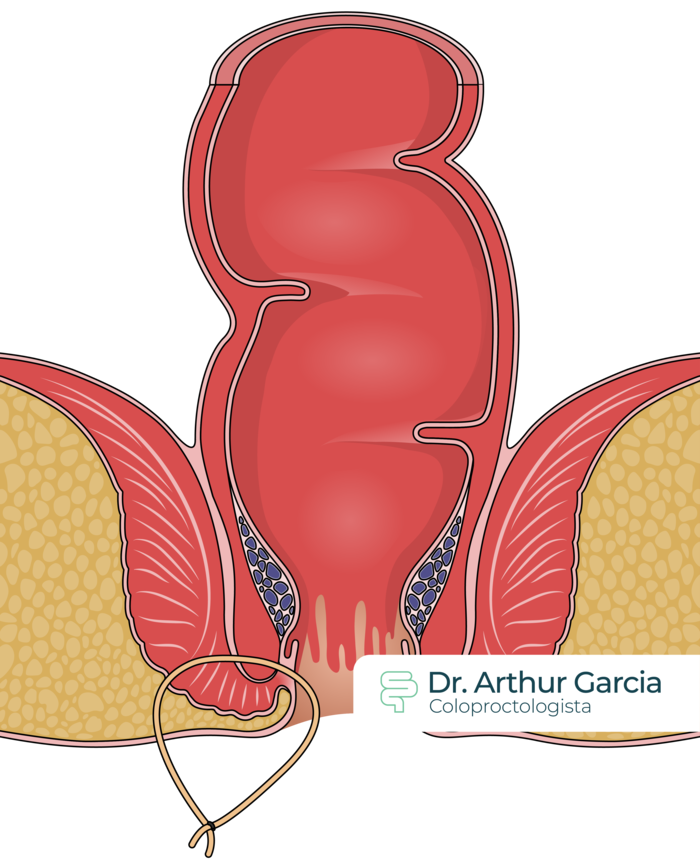
Retocolite Ulcerativa
Como também tem diferentes apresentações (retite, colite esquerda, colite extensa / pancolite) e gravidades (leve, moderada, grave ou fulminante), também tem diferentes tratamentos.
Para casos leves, assim como na doença de Crohn, também pode ser utilizada a budesonida de liberação prolongada que terá efeito no cólon para indução da resposta ao tratamento.
Como principal medicação temos a Mesalazina em suas diversas apresentações. Para a retite utiliza-se em supositório, para a colite esquerda em enema ± via oral, e para colites mais extensas a medicação em via oral. É uma medicação sem muitos efeitos colaterais (especialmente quando comparada aos corticoides) e com boa resposta na maioria dos casos.
Similar à doença de Crohn, podemos utilizar também os corticóides quando não há resposta à Mesalazina como uma forma de tratamento “ponte” para os imunobiológicos.
Além dos imunobiológicos já citados, temos como opção para a RCU o Tofacitinib, medicação que foi liberada mais recentemente para esse tratamento.
Cirurgia na Retocolite Ulcerativa:
Para essa doença, a cirurgia tem um outro papel, já que a ressecção de todo o cólon e reto elimina todo o local onde ocorre a doença, que não acomete o intestino delgado. Isso pode significar a cura da doença. Mas há várias questões que devem ser consideradas antes de um tratamento mais agressivo.
O cólon tem função de absorção de nutrientes mas principalmente de absorção de água, significando que sua retirada causa diarreia crônica. Já o reto tem função de reservatório para as fezes, tendo sua retirada por vezes a consequência de urgência fecal e incontinência fecal. Por esses motivos, criou-se uma técnica cirúrgica conhecida como bolsa em “J”, a qual cria um novo reservatório a partir do final do intestino delgado. Quando eficaz, é uma excelente alternativa para os pacientes que devem passar por essa cirurgia, a proctocolectomia total. Mas é um procedimento que envolve vários riscos, inclusive de fístulas e abscessos, podendo necessitar de reoperação para desfazer a bolsa em “J” e confeccionar uma ileostomia terminal definitiva.
Tendo tudo isso em mente, opta-se por realizar cirurgia na Retocolite Ulcerativa nos seguintes casos: quando há falha de todas as medicações disponíveis para tratamento clínico, colite tóxica, perfuração, hemorragia digestiva e com casos de displasia e câncer.
O Dr. Arthur Garcia, coloproctologista, oferece avaliação completa do seu caso, esclarecendo todas as dúvidas e indicando o tratamento mais adequada às suas necessidades.
Entre em contato agora e agende sua consulta.
Nossa equipe está pronta para auxiliá-lo em cada etapa do seu tratamento.
Dr. Arthur Garcia – Proctologista em Florianópolis – CRM-SC 22805 / RQE 16403 / 20183


